骨粗鬆症
骨粗鬆症(こつそしょうしょう)は、骨の質(骨量)が減り、骨の強度が弱くなって骨折しやすい状態になる病気です。
治療ガイドライン(2015年)*1によると、骨粗鬆症の患者数は推定1,280万人と報告されています。
*1(参考)骨粗鬆症の予防と治療ガイドライン(2015年版)|日本骨粗鬆症学会・日本骨代謝学会・骨粗鬆症財団
http://www.josteo.com/ja/guideline/doc/15_1.pdf
骨粗鬆症の主な原因は、女性ホルモンの分泌低下など加齢によるものであり、他にも運動不足や不規則な食生活、日光不足、飲酒、喫煙などの生活習慣、糖尿病・ステロイド治療などの病気も骨粗鬆症の進行に影響を及ぼします。
骨粗鬆症の治療では、運動や食事などの生活習慣の見直しと共に、内服薬や注射薬などの薬物療法を行います。
骨粗鬆症は自覚症状なく進行し、座布団につまずいて転倒する、手を付く、腰をかがめるといった日常生活で起こるわずかな衝撃でも骨折をしてしまうようになります。背骨や足の付け根部分の骨折は寝たきりの原因となりやすいので、骨粗鬆症は早期発見・早期治療をして骨折を予防することが大切です。
健診で指摘された方、いつの間にか身長が縮んだ方など、お気軽に当院までご相談ください。

骨粗鬆症の症状と種類
骨粗鬆症とは?
見た目から、「骨は硬いから、一度作られたらそのまま」と思っている方も多いかもしれませんが、実は骨も他の細胞と同じように、常に新陳代謝(骨代謝)が行われています。丈夫な骨を保つため、古い骨を壊す「骨吸収」と新しい骨に作り替える「骨形成」を繰り返しています(リモデリング)。
しかし、骨代謝のバランスが崩れ、骨を作る量よりも壊す量が上回ってしまうと、密度が低下したスカスカ状態の弱い骨となり、わずかな衝撃でも骨折する「骨粗鬆症」になってしまいます。骨量の減少は、脊椎(せきつい:背骨)、肋骨(ろっこつ)、大腿骨頚部(だいたいこつけいぶ:股関節の近く)から始まりやすくなっています。
骨粗鬆症の症状
骨粗鬆症だけでは、ほとんど症状が現れません。骨粗鬆症は「サイレント・ディジーズ(静かな病気)」とも呼ばれ、自覚症状がないまま進行するため、背中や腰などに痛みを感じ、医療機関で検査をした際に見つかることも多い病気です。
骨粗鬆症の場合は、段差で転ぶ、手を付くといった日常生活でよく起こるような衝撃でも骨折するため、その痛みを老化現象だと思い込んでしまう方も多くいらっしゃいます。
次のような様子が見られる場合には、骨粗鬆症が疑われますので、お早めにご相談ください。
- 身長が縮んだ(縮んだ気がする)
- 立ち上がるとき・重いものを持つときなど、背中や腰が痛む
- 背中や腰が曲がる・丸くなる
また、骨粗鬆症が重症となると、次のような症状がみられてきます。
- 背中や腰の痛みで寝込む
- 転んだだけで骨折する
- 背中や腰の曲がりがひどくなる
- 身長の縮みがとても目立つ気になる
骨粗鬆症の種類
骨粗鬆症は、原因によって大きく2つに分けられます。
- 原発性骨粗鬆症
- 続発性骨粗鬆症
骨粗鬆症患者さんのほとんどを占め、明らかな原因となる病気がなく、加齢や女性ホルモンの分泌低下、生活習慣病などが要因となります。
また、思春期や青年期の若い人に起こる「若年性骨粗鬆症」、男性に起こる「男性骨粗鬆症」も含まれます。
骨密度が低下し、骨折リスクが高まる特定の疾患や薬が明らかな場合です。骨密度や骨質に対する対策だけでなく、基礎疾患の治療や原因を取り除くことが必要です。
骨粗鬆症の定義・診断
原発性骨粗鬆症の診断基準は、次の通り定義されています。
次のいずれかに該当する場合、「骨粗鬆症」と診断されます。
- 背骨または大腿骨(太もも)に、外傷以外の原因による骨折*2がある
- 背骨または大腿骨以外に、外傷以外の原因による骨折があり、骨密度検査により骨密度が若年者の80%未満
- 骨折していなくても、骨密度検査により骨密度が若年者の70%未満
*2外傷以外の原因:事故など強い力がかかったことによる骨折ではなく、骨が脆くなったことが原因で起きた骨折。
(参考)原発性骨粗鬆症の診断基準(2012年改訂版)|一般社団法人 日本骨代謝学会
http://jsbmr.umin.jp/guide/pdf/g-guideline.pdf
骨粗鬆症の原因
骨粗鬆症の原因は、骨代謝のバランスが崩れることです。
このバランスが崩れる要因には、次のようなものがあります。
- 女性ホルモンの分泌低下
- 加齢
- カルシウム不足
- ビタミンD不足
- 日光浴不足
- 遺伝
- 運動不足
- 喫煙・過度な飲酒・カフェイン
- ストレス
- いろいろな病気
- 薬剤(ステロイド剤・メトトレキサートなど)
女性ホルモンのエストロゲンは、骨形成を進め、骨吸収を抑える働きがあります。閉経後や卵巣摘出手術後などはエストロゲンの分泌が急激に減るため、骨量も急激に減少します。
年を取ると、ホルモンが変化するため、男女ともに骨量が減少します。
カルシウムは骨を作るのに欠かせない栄養素です。高齢になると活動量も減るため、淡泊なものを好んだり、食事量が減ったりすることにより、カルシウム摂取量も減ります。
ビタミンDが不足すると、カルシウムが腸で吸収されなくなります。
ビタミンDは、紫外線に当たることによってはじめて活性化して、腸でカルシウムを吸収できるようになります。
ご家族に骨粗鬆症になった方がいる場合には、発症する可能性があります。
スポーツだけでなく、日常生活での自然な動作も骨や筋肉の維持に必要です。
喫煙は胃腸の働きを抑えるため、カルシウムの吸収を悪くします。また、過度のアルコールやカフェイン摂取は、利尿作用によりカルシウムの尿への排泄を増やします。
過度なストレスは、腸のカルシウム吸収を妨げます。
以下の病気が原因で骨粗鬆症を発症する場合があります。
糖尿病、甲状腺機能亢進症、副甲状腺機能亢進症、関節リウマチ、慢性腎臓病、肝臓病骨形成不全症、アルコール依存症など
長期的なステロイド剤の内服は、コラーゲンを作られにくくし、壊れやすくします。腸でのカルシウム吸収も悪くなります。
骨粗鬆症になりやすい人
骨粗鬆症のなりやすさは、体質や生活習慣によって個人差がありますが、次のいずれかに当てはまる場合には、生活習慣の見直しや骨の検査を積極的に受けることをおすすめします。
- 50歳以上の方
- 痩せ型(低体重)
- ステロイド剤を服用している方
- 糖尿病や甲状腺の持病がある方
- 両親のいずれかが大腿骨近位部骨折(足の付け根の骨折)をしている方
- 過度のアルコール摂取をする方
- 喫煙者
- 運動不足の方
- 栄養の偏りがある方(過度なダイエットを含む)
骨粗鬆症の検査
骨密度の測定は、骨粗鬆症の診断のほか、治療法の選択・治療の効果測定のために必要な検査です。
問診・視診
自覚症状の有無、身体測定、既往症、飲まれている薬のほか、喫煙・飲酒・運動などの生活習慣、ご家族に骨粗鬆症の方がいるか、ご両親のどちらかに足の付け根を骨折した方はいるかなど、詳しくお伺いします。
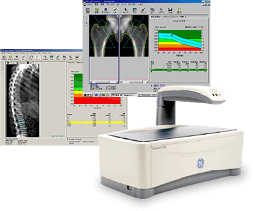
骨密度(骨量)の測定
当院は、春日井市内でもまだ導入施設が少ない「DXA(デキサ)法」にて、骨の量(骨密度)を測定しています。DXA法は骨粗鬆症で骨折を起こしやすい、腰椎と大腿骨にX線を当て測定します。以前、当院でも行っていた超音波法よりも精度が高く、「骨粗鬆症の予防と治療のガイドライン」の中でも推奨されている検査法です。検査は痛みなく行え、検査時間は約10分程度です。予約なしで検査可能であり、検査当日に結果の説明をさせていただきます。
ほかにも、骨密度の測定方法には、手のX線撮影で測定する「MD法」や、かかとの骨に超音波を当てて測定する「超音波法」などがあります。
血液検査・尿検査
血液検査は、骨代謝の状態確認と副甲状腺機能亢進症など別の疾患との鑑別のために行います。
そのほか、骨折が疑われる場合にはX線撮影(レントゲン検査)など画像診断が必要です。
※必要に応じて、対応可能病院をご紹介させていただきます。
骨粗鬆症の治療について
骨粗鬆症治療は、骨折リスクを抑え、生活の質(QOL)の維持や改善を図るために行います。治療の基本となるのは、骨量を増やすための「食事療法」や「運動療法」であり、場合に応じて、「薬物療法」を併用します。当院では無理なく続けていけるよう、患者さんとよく話し合いながら、治療を進めています。
薬物療法
骨粗鬆症の薬物療法で使われる薬は、「骨吸収を抑える薬」「骨の形成を促す薬」「骨の材料を補う薬」の3種類に分けられます。患者さんの病態(原因・骨折部位など)を総合的に判断して、単薬または組み合わせて使用します。
- 骨の破壊(骨吸収)を抑える薬
- 骨の形成を促す薬
- 骨の材料を補う薬
-ビスホスホネート……第一選択薬
アクトネル®、ベネット®、ボノテオ®、リカルボン®など(内服薬)、ボンビバ®(注射)
※効果が阻害されるため、水道水以外(ミネラルウォーターも)での服用はNGです。服用中に抜歯する場合には、事前に必ずご相談ください。
-選択的エストロゲン受容体モジュレーター(SERM)
エビスタ®、ビビアント®など(内服薬)
※閉経早期の女性には、第一選択薬です。更年期症状の悪化、まれに深部静脈血栓症の副作用が起こることがあります。
※妊娠中の使用は不可。ACE阻害薬よりも副作用が少ない。
-抗ランクル抗体薬
プラリア®(注射)
※副作用として、低カルシウム血症があるので、カルシウム・ビタミンD製剤の「デノタスチュアブル配合錠」の併用が必要です。
-副甲状腺ホルモン薬
フォルテオ®、テリボン®(注射)
※投与は24か月間までです。血圧低下・めまい・立ちくらみなどの副作用に注意が必要です。
-カルシウム薬
L-アスパラギン酸Ca錠®、リン酸水素カルシウム水和物®など(内服薬)
※長期服用による結石に注意が必要です。
ー活性型ビタミンD3薬
エディロール®、ロカルトロール®、アルファロール®など(内服薬)
※カルシウム製剤(Caサプリメントも含む)の併用をしている方、腎機能が低下している方は、特に高カルシウム血症に注意が必要です。
-ビタミンK2薬
グラケー®、メナテトレノン®など(内服薬)
※血液凝固阻止剤ワーファリンとの併用は、ワーファリンの効果を弱めるため原則NGです。
自己判断によって薬を中止したり、減量したりすることは危険です。
お薬の効き方や副作用など、少しでも気になる点があるときには、必ず医師またはスタッフまでご相談ください。
食事療法
骨量を増やすためには、骨を作る材料となる「カルシウム」とカルシウムの吸収を助ける「ビタミンD」を一緒に摂るようにしましょう。
特に高齢になると、好みの変化や小食により、タンパク質摂取量が不足する傾向があります。タンパク質の不足は、骨密度低下を助長することに繋がりますので、積極的にタンパク質も摂るようにしたいですね。
次のような栄養素が骨形成を助けます。
- カルシウム
- ビタミンD
- ビタミンK
- タンパク質
- マグネシウム
牛乳などの乳製品、豆腐などの大豆製品、魚(特にワカサギ・干しエビ)など
魚(特にイワシ・サケ・ブリ)・キノコ類
野菜類(特にモロヘイヤ・ほうれん草・小松菜など葉野菜)、納豆など
肉、魚、牛乳などの乳製品、大豆製品など
海藻(特にひじき・昆布)、ナッツ類、ごま、大豆製品など
※カルシウムとマグネシウムは、2:1の割合で摂取すると良い
(参考)カルシウムを多く含む食品|公益財団法人 骨粗鬆財団
http://www.jpof.or.jp/wp-content/uploads/2014/05/cal02_l1.jpg
(参考)ビタミンD・ビタミンKを多く含む食品|公益財団法人 骨粗鬆財団
http://jpof.or.jp/pdf/LS2014_03_02AJ.pdf
一方、スナック菓子やインスタント麺などの加工食品の過剰摂取、過度なアルコールやカフェインの摂取は、骨密度を低下させる要因となるため、控えめにしましょう。
運動療法
1日30分・週2回程度、ウォーキングや自転車、スイミング、水中歩行、社交ダンス、太極拳など、無理のない範囲で積極的に身体を動かすようにしましょう。
また、運動療法といっても、スポーツだけが運動ではありません。家事など日常生活において骨に力がかかるような動作でも、骨を作る細胞の働きを活発にします。
できるだけ階段を使う、こまめに動く、家の中で足腰を鍛える体操をする(椅子の背もたれを持ちながら、膝の曲げ伸ばす)など、生活の中に軽い運動を取り入れてみるのもおすすめです。
※持病によっては、運動が勧められないケースもありますので、一度ご相談ください。
よくあるご質問
骨粗鬆症を予防するには、どうすればよいですか?
骨粗鬆症の要因となる骨密度の低下には、加齢(50歳頃)・閉経、遺伝など避けられない要因がありますが、努力すれば避けられる要因もあります。
骨粗鬆症の予防には、骨密度を低下させない生活習慣をすることが大切です。カルシウムを積極的に摂取して「栄養バランスの良い食生活」を送り、体の中でビタミンDを作るための「日光浴」やウォーキングなど骨に刺激が加わる「運動」を行いましょう。喫煙している方は、禁煙することをおすすめします。
骨粗鬆症の食事療法のポイントは?
- 1日3食規則正しく、よく噛んで食べる
- 主食・主菜・副菜をとり、栄養バランスの良い食事をする
- 牛乳・ヨーグルトなどの乳製品を1日1回食べる
主菜・副菜には、豆腐・緑黄色野菜・きのこ・海藻を使った料理がおすすめです。
牛乳(コップ1杯・200g)には約230mg、ヨーグルト(1個)には約180mgのカルシウムが含まれているので、1日に必要なカルシウム(700~800mg)の半分が摂取できます。
まとめ
骨が脆くなり、骨折しやすくなる「骨粗鬆症」は、昔からよく見られた病気ですが、骨粗鬆症による症状を「老化現象」と思い、適切な治療を受けていない方も多いのが現状です。
また、骨粗鬆症は女性だけの病気ではありません。若い方や男性にも起こります。
骨粗鬆症は進行すると骨折するだけでなく、骨折がきっかけとなり、寝たきりや寿命にも影響を及ぼすことがあるため、決して見過ごしてはいけない病気です。
元気で生き生きとした生活を送るためには、症状が現れる前に骨粗鬆症の検査を受け、早期発見・治療を行い、その後の骨折を予防することが大切です。
治療では薬以外に「食事療法」「日光浴」「運動」の3原則も一緒に行うことを忘れてはいけません。
骨粗鬆症に関して、気になることがありましたら、お気軽にご来院ください。




























